2025年,妻子因肝内胆管癌去世后,张伟偶然从其生前工作的公司得知,她有一份由现代财险承保的团险保单,确诊重大疾病可以获赔10万元。随后,张伟向保险公司提出了理赔申请,却等来一张拒赔通知书。
“本次理赔申请涉及的‘肝内胆管癌’与投保前已存在的乙肝病史具有直接因果关联,属于既往病症的并发症,故不在保险责任范围内。”对于这一拒赔理由,张伟无法接受。
新京报贝壳财经记者调查发现,即便大多数保险消费者均基于合同获得了合理理赔,但像张伟一样,出现理赔纠纷的情况也时有发生。这些个体隐藏在保险公司动辄超97%的理赔获赔率的宣传叙事中,让已遭受不幸的家庭蒙上阴影。
三甲医院就医 因“门诊部”未定级遭人保健康拒赔
“去北京大学口腔医院门诊部就诊之前,完全没想到会被这样的理由拒赔。”张敏对贝壳财经记者表示。
张敏有一份保单,由人保健康承保。因补牙,她前往北京大学口腔医院门诊部就诊,治疗完成后,按保险公司要求提交各项材料,没想到却被拒赔了。
根据张敏提供的截图,人保健康方面审核未通过的理由是:您本次就诊的医院“北京大学口腔医院门诊部”不符合协议约定的二级及二级以上公立医院,故歉难赔付。
对此,张敏十分疑惑。“众所周知,北京大学口腔医院是一家三级甲等口腔专科医院,其门诊部为何不符合要求呢?”
通过与人保健康沟通,张敏了解到,问题就出现在“门诊部”三个字。此次,其并非在北京大学口腔医院总院区就诊,而是就诊于北京大学口腔医院门诊部(即该医院官网显示的第一门诊部)。
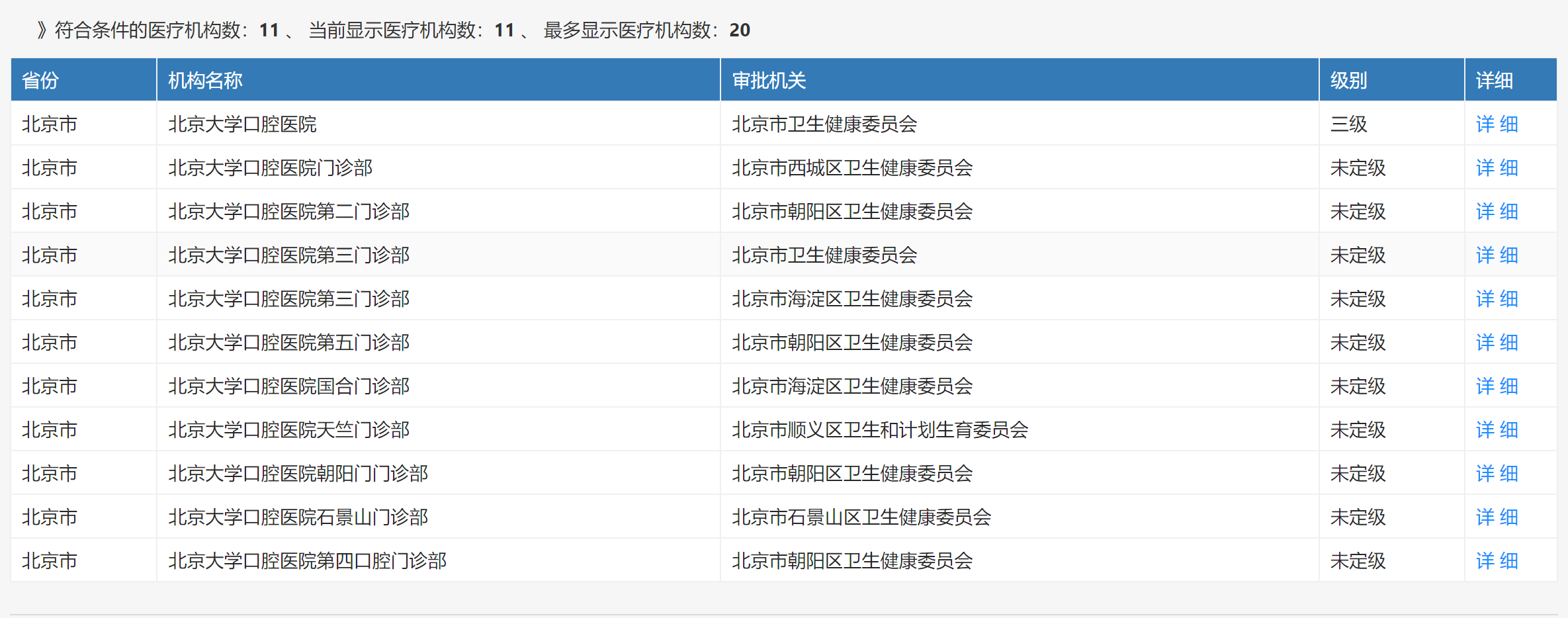
卫健委官网截图。
记者在卫健委官网查询发现,除了北京大学口腔医院级别定为三级外,其他的如北京大学口腔医院门诊部(即张敏就诊的门诊部)、北京大学口腔医院第二门诊部等级别均为“未定级”状态。
对于人保健康方面的解释,张敏有不同的看法。一方面,本次就诊的财政电子票据开票单位为北京大学口腔医院,符合保险公司对医院等级的要求;另一方面,北京大学口腔医院本身就是三级医院,其门诊部在官方网站中显示“未定级”状态,后果不应由保险客户承担。
贝壳财经记者注意到,北京大学口腔医院的官网明确称,门诊部是该医院的分支机构。且门诊部在美学修复、全瓷修复等领域的治疗水平达到国内领先水平。
“且不说分支机构是否需要重新定级,从官网介绍来看,门诊部无论是硬件配置还是医生水平,都与总院区接轨。在这种情况下,保险公司不应直接拒赔。”张敏对记者表示。
目前,双方协商不成,张敏已向相关部门发起调解申请。
一位不愿具名的保险业内人士对贝壳财经记者表示,此次保险公司拒赔理由并不合理。从公开信息来看,北京大学口腔医院的各门诊部都是其直属的医疗机构。
“不过,根据经验,一些保险是否赔付,除了与条款本身相关,还与整体赔付率、报案时间等有关。”该业内人士对记者称,如果整体赔付率较高,可赔可不赔的案件,赔付难度可能有所增加。
应赔10万只赔3万 重疾被“降”为轻症赔
如果说张敏的拒赔经历折射出保险理赔中关于医院认定等争议,那么另一起同样涉及人保健康的理赔纠纷,则直指疾病严重程度应该由谁来认定的问题。
2024年,吴桐前往医院检查锁骨下类似淤青的肿物,在经历一番检查后,医生确诊其罹患右锁骨下隆突性皮肤纤维肉瘤。
“当时,我想起买过一份重疾险,报案后,保险公司决定按轻症赔付,赔了3万元。”吴桐对贝壳财经记者称,“这种病不常见,当时我也不太了解具体情况。后来与医生以及患有同样疾病的患者交流,了解到我这个病可以按照重症进行赔付。”
根据吴桐提供的电子保险单,她在2019年年末便投保由人保健康承保的一款重疾险,当年12月生效,基本保险金额为10万元,保险期间和缴费年期均为20年。
这份重疾险保单,对轻症疾病与重大疾病的赔付比例不同,前者赔付比例为基本保险金额的30%,后者则按重大疾病保险金额给付重大疾病保险金,即赔付10万元。
因此,理赔纠纷的重点在于,隆突性皮肤纤维肉瘤到底属于合同中约定的轻症疾病还是重大疾病。
“对此,我和保险公司多次沟通,但始终没有达成一致,无奈之下只能寻求法律渠道。”吴桐对贝壳财经记者称。
2025年7月,案件开庭审理。双方各执一词,人保健康深圳分公司方面认为,隆突性皮肤纤维肉瘤在疾病分类上属于皮肤癌的一种,符合保险合同中轻症疾病的保险范畴,公司赔付轻症疾病保险金并无不当。
贝壳财经记者注意到,这份重疾险合同显示,轻症疾病包括恶性肿瘤非危及生命的(极早期的)恶性病变,其中就包括皮肤癌(不包括恶性黑色素瘤及已发生转移的皮肤癌);其合同中对重大疾病定义里明确提出,皮肤癌(不包括恶性黑色素瘤及已发生转移的皮肤癌)不在恶性肿瘤保障范围内。
如将隆突性皮肤纤维肉瘤界定为皮肤癌的一种,人保健康深圳分公司的赔付符合合同规定,但这一界定是否准确?又该由谁来界定?
在诉讼中,人保健康深圳分公司等申请了某医院主任医师这一有专门知识的人出庭,就医学专业问题提出意见。
根据专家出庭发表的意见,可以认定吴桐被确诊的隆突性皮肤纤维肉瘤符合保险合同7.19条约定的“恶性肿瘤指恶性细胞不受控制的进行性增长和扩散,浸润和破坏周围正常组织,可以经血管、淋巴管和体腔扩散转移到身体其他部位的疾病”特征,属于低度恶性肿瘤,不是皮肤癌。
最终,在已获得3万元理赔款的基础上,法院判定人保健康深圳分公司向吴桐补齐7万元,按重大疾病标准赔付10万元。随后,人保健康方面提起上诉,但法院二审仍维持原判。
泽良律师事务所合伙人何青思是吴桐理赔案件的委托诉讼代理人之一,她对贝壳财经记者表示,作为普通消费者,难以判断一种不常见的疾病到底属于重疾险合同中的轻症疾病还是重大疾病,但保险公司完全有能力判断,不必拖到二审阶段,这样其实增加了客户拿到理赔款的时间和经济成本。
针对上述两个理赔案例,贝壳财经记者采访了人保健康,但截至发稿并未获得回应。
称肝内胆管癌与乙肝病史直接因果关联 现代财险拒赔10万重疾金
消费者张伟遭遇了另一类拒赔困境:保险公司以既往症与所患疾病存在直接因果关联为由拒赔,这也是理赔案件的高发纠纷点。
疫情期间,张伟的妻子刘婷在一次体检中查出肝部有阴影。2023年2月,刘婷在首都医科大学附属北京潞河医院确诊,病理诊断为肝内胆管癌。
随后两年,张伟带着妻子辗转大厂回族自治县人民医院、首都医科大学附属北京潞河医院、首都医科大学附属北京佑安医院看病,但即便化疗多次,刘婷的病情也未好转。2025年初,刘婷因病身故。
不久后,张伟前往妻子生前工作的公司进行社保结算,才了解到公司给员工上了一份保险,确诊重疾可以获赔10万元。
根据张伟提供的保险单,记者看到,这是一份保障上千人的团险保单,由现代财险承保,保险责任包括保险金额为10万元/人的重大疾病保险金等。保险期间从2022年6月起,共12个月。
张伟认为,妻子所患疾病为恶性肿瘤,属于重大疾病,保险公司应赔付10万元。随后,他向现代财险提出了理赔申请,却等来了一张拒赔通知书。
张伟向记者提供了这张通知书,其中的拒赔理由明确写道,根据被保险人的医疗记录,其2006年已确诊为乙肝携带者,2023年2月诊断慢性乙型肝炎,该病症属于投保前已存在的既往病症。根据保险方案,投保前已存在的既往病症及其并发症,不属于本合同约定的保险责任范围。本次理赔申请涉及的“肝内胆管癌”与投保前已存在的乙肝病史具有直接因果关联,属于既往病症的并发症,故不在保险责任范围内。
对于这一结果,张伟无法接受。双方的争议在于,刘婷作为乙肝携带者及此前被诊断为慢性乙型肝炎是否与确诊的肝内胆管癌有直接因果关联?
针对这一问题,贝壳财经记者采访了现代财险,但截至发稿并未获得回复。
上海东方肝胆外科医院专家对贝壳财经记者表示:“目前没有明确证据表明乙肝病毒感染能够直接导致肝内胆管癌的发生。”
妻子去世后,张伟独自抚养两个孩子。目前这一理赔仍处于纠纷阶段。
北京大学应用经济学博士后朱俊生对贝壳财经记者表示,疾病之间是否存在因果关联,原则上应以医学专业判断为基础,而不宜仅由保险公司单方面认定。在保险理赔实践中,如果保险公司认为某一疾病与投保前的既往病史存在直接因果关系,一般需要提供相应的医学依据。
“从司法实践来看,如果相关争议进入诉讼程序,法院通常会委托司法鉴定机构或参考权威医学意见,对疾病之间是否存在明确的医学因果关系进行判断。因此,从制度逻辑上看,相关认定应当建立在医学证据基础之上。”朱俊生称。
理赔纠纷之下 消费者如何跨越信息不对称?
贝壳财经记者注意到,吴桐、张伟的理赔纠纷缘由不同,但背后均指向同样的问题——在理赔中,消费者对疾病的理解门槛较高,如何避免保险公司作出对自身有利的解释?
在实践中,这一点也常常成为人身保险合同在理赔阶段出现纠纷的原因。
2025年12月,北京西城法院发布《涉重疾险纠纷审判白皮书(2021-2024)》,其中提到,重大疾病保险产品兼具高度的医学专业性与保险技术性,保险公司具有专业的医疗专业人才和精算人才,保险消费者处于相对信息弱势地位。
白皮书进一步称,首先,重大疾病的判断具有医学专业性。随着医学的发展,对特定疾病认识可能发生变化,将导致理赔范围发生变化;其次,对疾病严重程度的判断具有医学专业性;第三,保险条款约定的疾病治疗方式具有医学专业性。
更早前,北京市朝阳区人民法院也发布了《人身保险合同纠纷案件审判白皮书(2020年度—2024年度)》,提出在人身保险合同理赔阶段中,表意不明导致理解分歧是人身保险合同纠纷案件中的典型问题。
该白皮书称,健康保险合同中,往往涉及疾病的定义,但由于疾病种类繁多,语言表述的有限性,极易产生理解分歧。
如何才能解决相关问题?朱俊生认为,由于保险理赔往往涉及医学分类、病理诊断以及条款定义等多重专业判断,普通消费者在理解和判断时,的确面临一定难度,也容易形成信息不对称。
他认为,可从几个方面降低消费者的理赔门槛。首先,强化医学独立评估机制。在理赔争议实践中,可更多引入第三方医学评估机构或专家意见,提升认定的专业性与公信力;其次,提升条款透明度并推进疾病定义标准化。近年来行业已经推动重大疾病定义统一化,在一定程度上减少了理赔争议,但一些边缘疾病或罕见肿瘤仍可能存在解释空间,未来仍可进一步细化;最后,完善消费者咨询与申诉渠道。通过行业协会、金融消费者保护机构或专业医疗咨询平台,为消费者提供更便捷的专业咨询和复核渠道,帮助消费者更好理解理赔判断依据。
“如果未来能在医学专业判断、条款透明度以及第三方评估机制等方面进一步完善,将降低消费者理赔过程中的理解门槛,也有利于提升行业整体的信任度与服务质量。”朱俊生称。
(应采访对象要求,本文提及的张伟、吴桐、张敏均为化名)
新京报贝壳财经记者 潘亦纯
编辑 岳彩周
校对 卢茜